文:Andy H.W. Fung (香港解離症關注協會主席)
心理創傷與解離症(dissociative disorders),是一個跨文化的精神健康議題,儘管傳統上我們對創傷(trauma)與解離(dissociation)認識有限,但研究表明這些問題比我們想像中普遍得多。創傷後心理障礙與解離症,通常跟環境因素(例如:成長背景、生活經歷、家庭關係、壓力)有關,家暴受害人、童年受虐兒、童年缺乏父母之愛的人、遭欺凌者、長期壓力下的受苦者、災難倖存者等等,都可能受創傷與解離問題困擾。在很多國家和地區,創傷與解離患者不易得到正確診斷與恰當支援,我們相信這個問題同樣發生在香港。本文嘗試整理創傷與解離之相關資訊,說明為何我們有必要關注這個議題,並簡介一些國際認可之支援方法,草擬了一些服務發展方向。期待社會各方認識到創傷與解離在社會層面、公共衛生層面之嚴重性,並通力合作,制定措施與設立專門服務,為這一群長期被忽視、卻為數不少的弱勢社群提供適切支援。
引言:為何心理創傷與解離症是一個不可忽視的公共衛生議題?
約一個世紀之前,Sigmund Freud 和 Pierre Janet 兩位大師道出了童年創傷與心理疾病之間的關連性,但心理學和精神醫學一直未有重視心理創傷對身心健康之破壞性,甚至要去到1980年代因為戰爭才使post-traumatic stress disorder (PSTD) 成為一個正式的醫學診斷。然而,在醫療、社會服務乃至公共領域裡,心理創傷一直都未得到應有的注意 (for an overview, see Herman, 1992)。Bessel A. van der Kolk, MD、Colin A. Ross, MD、Frank W. Putnam, MD、Judith L. Herman, MD、John Read, PhD、Onno van der Hart, PhD等等,全都是權威的精神醫學專家,他們再再提醒我們,在精神健康領域裡,創傷是一個重要的、不可忽視的議題。正如 Herman 所說,“All too commonly, neither patient nor therapist recognizes the link between the presenting problem and the history of chronic trauma” (1992, p. 123)。
創傷不僅僅跟PTSD有關,大量研究早已表明,童年心理創傷與各種身心健康問題(例如:精神分裂症、抑鬱症、邊緣人格障礙 [BPD]、自殺企圖、幻覺、體重問題、飲食失調)關係密切 (e.g., The Childhood Adversity Narratives, 2015)。有研究更指,心理創傷和comorbid PTSD在嚴重精神病(如精神分裂症、躁鬱症)患者中有非常高的比例,而這通常都被忽視了 (Mueser et al., 1998)。
國際創傷壓力研究學會 (International Society for Traumatic Stress Studies, ISTSS) 指出,複雜創傷 (complex trauma) 可以對身心造成多方面的影響,如上圖所示 (Cloitre et al., 2012)。
解離 (dissociation,即整合 [integration] 過程出現障礙或中斷) 在心理創傷之病理機制中擔當著重要的角色,人格結構性解離理論 (the theory of structural dissociation of the personality) (van der Hart, Nijenhuis, & Steele, 2006) (目前其中一個最重要的創傷心理學理論)便指出,解離是創傷心理中一個關鍵的概念 (van der Hart et al., 2006, p.12),心理創傷與極端壓力可以造成結構性解離:
初級結構性解離 (primary structural dissociation):人格基本上在早年時得以整合,健康成長,但遭遇創傷或極端壓力事件,出現難以整合之經驗,出現了情緒部分 (emotional part, EP),EP會承載著創傷事件之經驗、記憶、情緒等等,而主要的人格部分、即 apparently normal part (ANP) 可能會沒注意到 EP 的存在,可能會對創傷事件感覺麻木、有迴避傾向,甚至失去創傷事件之記憶。初級結構性解離的臨床例子主要是 PTSD。
次級結構性解離 (secondary structural dissociation):早年時人格有一定程度上的整合,故只有一個ANP,但因為長期、複雜的創傷或壓力,造成生活經驗難以整合,出現了兩個或以上的EP。次級結構性解離的臨床例子包括 complex PTSD、BPD、other specified dissociative disorder (OSDD)。
三級結構性解離 (tertiary structural dissociation):由於早年時已遭遇長期、複雜的創傷或壓力,人格難以整合,出現了兩個或以上的ANP和多個EP,不同的ANP可能負責著不同的生活任務、有完全不同的性格、記憶、行為、喜好等等。三級結構性解離的臨床例子主要是dissociative identity disorder (DID)。
DID 普遍被認為是最嚴重的創傷後心理障礙 (Steinberg & Schnall, 2000; van der Hart et al., 2006),但盛行率卻比傳統所認為的高得多 (for an overview, see Şar, 2011)。國際創傷與解離學會 (International Society for the Study of Trauma and Dissociation, ISSTD) 綜合多國研究之數據,指出DID 在一般人口裡的盛行率約為1% 至 3% (ISSTD, 2011)(當然,這裡並不是說每個社會都一定有1%至3%人口會出現DID,DID與創傷、壓力有關,如果我們能減少社會上的不幸事件,DID的盛行率理應可以減低;反之,如果在一些家暴問題嚴重的地區,或者在戰區,DID的盛行率也可能會更高)。可是,解離症及DID患者往往較容易被誤診,常常接受著不恰當、非針對性的服務,有研究指DID患者平均被誤診的時間長達6至7年 (e.g., Kluft, 2009)。
心理創傷與解離症是跨文化的醫療和社會問題,我們估計,香港的情況不會跟其他國家和地區相差很多。香港目前尚未有專門為複雜解離症患者提供服務的機構或單位,本地的創傷心理治療服務也很有限,供不應求和服務空隙(service gap)的問題,亟待解決。
以較保守的數字來推算,假設 DID 在香港一般人口之盛行率只有1%,香港也可能有約7萬名DID病人,可以推算到香港應有大量未被識別之DID個案,更未計算其他解離症與複雜創傷個案 (如dissociative amnesia、OSDD、複雜PTSD患者)。
複雜創傷、OSDD及DID患者的臨床表現相當複雜,可能會有很多共病 (comorbidities),有相當高的自殺風險,DID患者比精神分裂症、思覺失調患者更可能出現較多精神分裂症陽性症狀(Schneiderian First-rank symptoms,例如幻聽、感覺被控制)(Cloitre et al., 2012; Ross et al., 1990),卻對一般藥物治療反應不佳。因此,他們往往是其中一個最頻密使用醫療資源(如急症、住院)的病人組別。然而,事實上,如果有專門、針對性的支援與服務,這些個案是可以治癒的,他們的症狀也是可以大大改善的 (Steinberg & Schnall, 2000)。因此,若然我們著手處理, 這些受創傷與解離困擾的病人可以融入社會,在個案管理模式下,不必再完全依賴醫療系統,亦能減少對精神科服務(尤其是床位)的需求,甚至可能重新投入工作或家庭生活,長遠的公共開支與社會成本必定能有所減少。
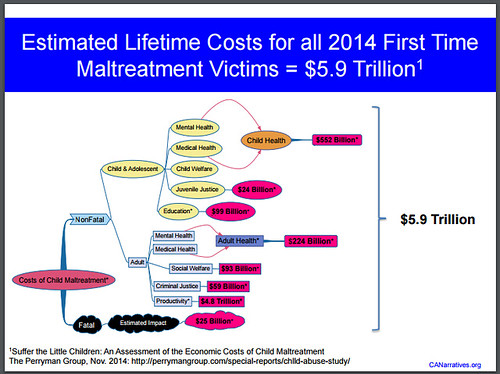
由於心理創傷及相關的精神科問題(包括解離症)是一個涉及公共衛生、社會福利乃至經濟發展的問題,我們應當制定方法解決。根據 The Childhood Adversity Narratives (2015),童年逆境經歷 (adverse childhood experiences, ACEs) 直接或間接牽涉到醫療開支、物質濫用、長期護理、社會治安等問題,對整個社會帶來高昂的成本。如圖所示:
第一步:教育與專業交流
臨床工作者與前線同工的角色非常關鍵,如果他們熟悉心理創傷與相關的心理現象,創傷倖存者與解離症患者就能早日得到恰當的服務,公共醫療與社會服務開支就能用得其所。因此,教育與專業交流,是重要的一步。
若一個臨床工作者不了解患者的人生經歷(如創傷背景)與心理症狀之間的關連性,就可能不會意識到患者之臨床表現有其「合理性」(原因和意義),不僅不會想到需要提供深入的心理治療,更可能會認為患者的認知出了問題、只能予以支援性服務、認知糾正和藥物治療。Moskowitz、Read、Farrelly、Rudegeair及Williams (2009) 就指:
“We believe that a person’s diagnosis is partly dependent on whether the clinician knows the context in which the patient’s signs and symptoms make sense (Morrison et al., 2003). If clinicians know the traumatic context, then they are likely to issue a posttraumatic diagnosis; if not, they will probably issue a psychotic diagnosis. Indeed, the same patient’s diagnosis may be changed from schizophrenia to PTSD when symptoms are linked to trauma, with major clinical implications (Read, 1997; Shiloh et al., 1995).” (p.528)
創傷倖存者與解離症患者之所以較容易被誤診,某程度上也因為傳統的臨床訓練較少提及心理創傷與解離症狀之評估,甚至受訓者可能會被告知 DID 是罕有的病患 (ISSTD, 2011)。更甚者,對於 DID 的誤解並不僅限於一般市民,一部分助人工作者(如老師、社工)也可能對此存在一些未被更正的概念。譬如:
「DID患者真的有多重人格?」
「DID患者不可能知道自己有另一個身份/人格部分嗎?」
「DID患者如果能跟自己的替代人格對話,就不可能是真正的DID?」
「DID患者一定會忘記其他人格部分做過的事?」
「DID在現實中很罕見,多數只出現在虛構的小說、電影裡?」
「DID患者的精神狀態一定好像《24個比利》、《致命ID》般混亂?」
「精神分裂症患者才會出現很多的精神分裂症陽性症狀(或Schneiderian First-Rank symptoms)?」
「出現幻覺、妄想,就一定不可能是DID?」
「DID患者通常都是偽裝的,常常告訴別人自己是DID患者?」
「DID的成因一定是性侵犯?」
「真正的DID患者很容易識別出來,他們不會有很高的社會功能或工作能力?」
「DID與精神分裂症的分別非常明顯,很容易做鑑別診斷 (differential diagnosis)?」
「DID患者生活功能很差,必須長期住院治療?」
這些問題,恐怕不是一時三刻可以說得清楚。可見,專業的教育與交流,對服務之發展非常重要。
對此,至少有四個方向:
一、邀請海外的專家(如ISSTD、ISTSS等國際學術組織),為本地首批同工(應該包括精神科醫生、臨床心理學家、社工、研究員、大學教職員)提供關鍵知識與深入訓練,尤其是如何使用SCID-D、DDIS或MID等評估工具作鑑別診斷、如何以phase-oriented approach 來進行心理治療、DID之藥物治療有何禁忌等關鍵知識,為本地累積一班有經驗、有知識的專業同工,然後將此等知識和經驗在本土逐步分享給其他同工,從而發揚光大。
二、參考海外經驗,在本地進行一系列創傷與解離研究工作,包括中文版評估量表與診斷工具之發展、流行病學研究(如 complex PTSD及解離症在一般大眾市民、精神科門診及住院病人、精神科急症室病人、更新人士、童年受虐倖存者、兒科病人等人口組別之盛行率)、評測服務與治療成效、本地ACEs研究、跨文化比較等等。
三、工作崗位是支援創傷倖存者、解離症高風險服務使用者(如家暴受虐者、童年受虐兒、精神病患者、物質濫用者、BPD患者)之前線同工,需要對創傷與解離有深入之認識 (至少包括評估與介入兩方面),甚或獲得一些顧問、諮詢或督導機會。
四、透過專業訓練與交流,增加一般前線同工與助人工作者(包括社工、教師、幼兒工作者、家庭醫生等等)對心理創傷與解離症之認識 。
識別創傷倖存者與解離症患者
標籤病人是什麼病、什麼症,並不明智,但及早識別、準確評估非常重要。錯誤的診斷,可以嚴重影響了醫療計劃之設計、介入方向之制定,甚至可能造成不必要的痛苦與後遺症,為病人雪上加霜之餘,也徒添社會成本。心理創傷與解離症較容易被忽略,這有可能造成不恰當的介入方案。如果無法有效地識別出有需要之服務對象,高階之治療技巧亦徒然。因此,識別和診斷非常重要。
對創傷背景與解離經驗之評估,與對抑鬱症、焦慮症、思覺失調、物質濫用之評估同樣重要,應該包括在一般健康評估和情緒評估之中。譬如,綜合家庭服務中心的社工或一般的家庭醫生給求助者一份抑鬱症量表時,也可以同時給一份解離經驗量表,甚或簡單口頭評估一下求診者有沒有創傷背景。
同時,由於複雜創傷與嚴重解離症 (e.g., DID & OSDD) 之臨床表現上與其他精神科疾病有不少相似之處,故精神科評估也應該包括針對創傷後遺症與解離症狀之評估 (ISSTD, 2011; Ross, 2000; Steinberg & Schnall, 2000)。
須知道,研究指出,童年創傷的後果可以非常深遠,這不僅損害心理健康、增加患上精神科疾病之風險、對腦神經發展乃至整體身體健康帶來負面影響,更為社會經濟帶來高昂成本 (Dallam, 2001)。因此,社區教育、預防社會上的不幸事件 (如家庭暴力、虐兒、疏忽照顧)、為高風險人士 (如長期接受醫療的兒科病人、災難倖存者、家暴受害人) 提供定期的心理評估和情緒支援,固然重要。可是,及早識別創傷倖存者與解離症患者也同樣重要,因為及早識別可讓他們早日得到恰當的支援與服務,使前線同工介入時事半功倍,亦可能長遠減少社會成本與醫療開支。
倖存者的需要
目前社會上有不同的精神健康服務,但這或多或少與嚴重心理創傷與複雜解離症個案的需要有些許落差,才會導致創傷與解離患者被誤診、長期得不到適當的服務(這並非香港獨有的問題)。因此,為了解決這個涉及高昂社會成本的公共衛生問題,必須先清楚創傷後心理障礙與解離症患者之需要。其中複雜解離症(即DID和OSDD)患者是創傷後心理障礙中病情最複雜、對醫療與社會資源需求最大、有其獨特狀況與需要、卻不是罕有的一群,服務上需要有特別的注意事項。這個在香港涉及成千上萬個案(不是誇張,可見上文之推算依據)的服務落差未能解決的後果,將會是龐大的醫療與社會成本。
整體而言,複雜解離症患者主要需要門診服務、專門心理治療,他們能夠在社區生活,只在某些情況下才可能需要住院服務。
1. 心理治療
對於複雜解離症個案,個人心理治療是最首要的介入方式,尤其是 trauma-informed, phase-oriented approach,治療的方向跟複雜創傷的心理治療類似,但治療必須以內在整合為目標,過程中需要與替代人格部分 (alternate personality states, also known as alternate identity states, or alters) 有適當的互動,不能一味忽視或壓抑 alters,也需要協助個案慢慢建立內在溝通、自我接納、學習新的應對策略 (coping strategies)、整理創傷記憶、處理人際關係與依附 (attachment) 問題、人格整合(整合 [integration] 不等於融合 [fusion])等等 (for an overview, see Herman, 1992; ISSTD, 2011; Steinberg & Schnall, 2000)。一般的認知行為治療、EMDR、催眠治療、prolonged exposure (PE) therapy、敘事治療、藝術治療的某些技巧對治療DID都頗有幫助,但上述的介入方針與治療原則是不能不依的。違反上述的治療原則(譬如治療師錯誤壓抑替代人格、想方設法令替代人格消失,或拒絕接受個案的創傷與解離症狀),通常都是反治療的 (countertherapeutic),很可能會令病情惡化。事實上,臨床發現與醫學文獻皆表明專門的心理治療可有效改善DID患者的情況(包括症狀減少、改善生活質素、醫療需求減少、社會功能提昇等等) (e.g., Ellason & Ross, 1997; ISSTD, 2011; Steinberg & Schnall, 2000),儘管長遠有必要進行更多的臨床研究。
2. 小組治療
基本上,一般混合不同心理病患者的小組治療並不太適合 DID 患者,傳統的小組治療亦未必適合他們,不恰當的小組環境更可能會導致症狀惡化或組員之間關係出現問題,因此臨床指引並不建議小組治療為DID的主要治療方式 (see ISSTD, 2011)。某些time limited、highly structured、clearly focused 的小組,可能可以作為個人心理治療之外的輔助介入方法,以達致心理教育(如認識創傷與解離症狀)、技巧學習(如症狀管理技巧、社交技巧)等目標 (ISSTD, 2011)。簡而言之,小組治療並不是DID的首要介入方法,除非是經過嚴謹設計、專為創傷與解離個案而設的小組,否則很可能會有反效果,
3. 藥物治療
創傷與解離症患者需要專門的心理治療,藥物治療不能作為主要的介入方法,而且必須謹慎使用,譬如不要誤把 flashbacks、hearing voices of the alters、depersonalization/derealization 等創傷與解離症狀當成 psychotic symptoms 而處方 antipsychotics,而某些藥物使用不當的話更可能使病情惡化 (ISSTD, 2011; Steinberg & Schnall, 2000)。此外,DID患者不同的alters可能對藥物有不同反應,患者可能會出現過量服藥或忘記服藥的情況,而某些藥物的副作用更可能會導致患者的生活功能進一步受損,因此治療DID時的藥物使用需要非常小心。可見,一個熟悉創傷與解離的醫生,對於病人之藥物治療與康復情況非常重要(Steinberg & Schnall, 2000)。
4. 其他支援
除此之外,相比起其他診斷類別的病人群組,複雜解離症患者可能有以下的額外需要:
一、住院服務:DID患者在適當治療下通常只需要門診服務,但在特殊情況(如受到刺激、情緒嚴重失控)下可能需要短暫的住院治療,以保證人身安全、預防危機,惟現時的精神科住院治療手段(譬如只著用只藥物來壓制症狀)普遍不能滿足他們的需要,部分情況(如綁住病人、強制介入)更可能會retraumatize病人,使病情惡化,故一個trauma-informed、安全、尊重自主權 (Herman, 1992)、理解他們(明白症狀有其原因和意義)、讓他們(尤其是憤怒或小孩人格部分)適當表達情感的過渡空間對他們非常重要。
二、親友支援服務:社會支援對情緒病康復者非常重要,對創傷與解離患者亦然,而多數DID與OSDD患者都是家暴受害人、童年受虐倖存者,一般較缺乏家人支援,加上現時社會大眾對解離症的認識很有限,如何與患DID或OSDD的親人或朋友相處(譬如:患者可能突然倒退成為一個小孩,或者一個很憤怒的人格部分出了來控制身體時,親友應該如何是好?),對病人的親友而言可能是一大難題,因此病人親友支援服務相當重要。
三、安全機制:部分創傷與解離患者,可能仍與加害人(未必是刑事上的肢體虐待或性罪行,可能是言語暴力、精神虐待)同住,或可能家人是其刺激 (triggers) 或壓力源頭,這些環境因素都很可能加劇患者之病情,而建立安全機制(如防止患者進一步受到傷害)更是復原的一大基本條件 (Herman, 1992),因此介入方案必須同時考慮病人之居住環境與安全情況。
香港的方向
由於缺乏相關的研究與數據,目前對於本港創傷與解離的情況所知甚少。台灣的文化與香港相近,已知台灣亦有不少DID個案 (e.g., Chang & Wu, 2008, November)。如前文所述,複雜解離症比傳統所認為的普遍(甚至比得上精神分裂症),而且更是一個跨文化的創傷後心理障礙 (Lewis-Fernández, Martínez-Taboas, Şar, Patel, & Boatin, 2007)。因此,我們估計,香港應該有至少數萬名受複雜創傷與嚴重解離困擾之個案,普遍程度不會比精神分裂症低。
就目前所知,本港已知有一些受創傷與解離困擾之個案得不到適當的支援與服務。為了知悉這一組別之服務使用者在香港的具體情況(例如:盛行率、困難、優勢、服務需要、臨床特徵、對治療之反應等等),學術界、醫療界和社界社皆有責任進行一系列之相關研究,深入了解這一班被忽視的一群。事實上,創傷與解離個案被誤解、得不到適當支援,並非香港獨有之情況,但這個問題也存在於香港。
要解決這個服務落差,除了研究和深入調查之外,本港醫療與社福界必須參考國際上關於創傷與解離之大量文獻,並依照國際權威組織的指引 (e.g., Cloitre et al., 2012; ISSTD, 2011),循序漸進地認識這一群受到忽視的弱勢群體,並提供適切支援與針對性的服務。以下是一些建議方向:
1. 第一階段
成立香港創傷與解離支援中心 (Hong Kong Trauma and Dissociation Support Centre),為懷疑受創傷與解離困擾之人士提供支援與服務。
個案服務:初步評估、支援性輔導(非深入治療)、轉介、陪診、跟進、支援個案之親友/伴侶/照顧者
發展與調查:將海外文獻、臨床指引與重要資訊本土化,翻譯成中文,出版相關教育性刊物;與大學及其他機構合作進行一系列本地研究,包括發展中文版評估工具、研究本地創傷與解離在不同人口組別之普遍性,以為下一階段之籌劃作準備
教育與培訓:提昇本港前線同工乃至社區人士對創傷與解離之認識,籌備相關之講座、交流和培訓,致力促成海外專家為本地同工提供培訓與支援,並增加跨文化專業交流活動
諮詢:為有需要協助解離症個案之同工提供支援,共享相關資訊,提供第三方意見
資訊:成立中心網頁及/或網上互動平台,公開分享與創傷和解離相關之精神健康資訊,提供初步評估工具,透過心理教育工作,在社區層面預防家暴、虐兒、情緒疏忽照顧、欺凌、醫療創傷等不幸事件(風險因子),並致力盡早識別受創傷與解離困擾之個案
2. 第二階段
致力協調各方資源(如建議現有非政府組織增設服務),促成本港第一個專門提供創傷與解離評估及治療服務之單位(或門診服務),由熟悉創傷與解離之精神科醫生及/或臨床心理學家主導
3. 第三階段
致力協調各方資源(如建議現有醫療機構支援),促成本港第一個專門為創傷與解離患者提供之醫院為本介入計劃 (hospital-based program),為有需要之嚴重創傷與解離症患者提供短暫住院治療服務
總結
總括而言,創傷與解離,是公共衛生、精神健康領域裡被忽視、卻必須重視之議題。不少個案仍得不到適當的支援服務,醫療與社會服務上仍存在服務空隙,亟待解決。本文簡單回顧了國際上之創傷與解離文獻,闡明了為何我們必須關注心理創傷與複雜解離症之議題(如醫療及社會成本、盛行率),說明了這個弱勢團體之特殊狀況與需要,簡介了一些國際認可的介入方法,並粗略草擬了香港創傷與解離服務之發展方向。期望社會各界認識到此問題之嚴重性、普遍性,協力了解並支援這一群為數不少卻容易被忽視創傷倖存者、精神健康服務使用者。
參考文獻
Chang, A.J., & Wu, M.S. (2008, November). Suffering Mind: 72 Dissociative Identity Disorder Patients in Taiwan. Poster Presented at the 25th Annual Conference of the International Society for the Study of Trauma and Dissociation, Chicago, Illinois, USA.
Cloitre, M., Courtois, C.A., Ford, J.D., Green, B.L., Alexander, P., Briere, J., Herman, J.L., Lanius, R., Stolbach, B.C., Spinazzola, J., Van der Kolk, B.A., & Van der Hart, O. (2012). The ISTSS Expert Consensus Treatment Guidelines for Complex PTSD in Adults. Retrieved from http://www.istss.org/ISTSS_Main/media/Documents/ComplexPTSD.pdf
Dallam, S. J. (2001). The long-term medical consequences of childhood trauma. In K. Franey, R. Geffner, & R. Falconer (Eds.), The cost of child maltreatment: Who pays? We all do. (pp. 1-14). San Diego, CA: FVSAI Publications. Retrieved from http://www.leadershipcouncil.org/1/res/dallam/4.html
Ellason, J. W., & Ross, C. A. (1997). Two-year follow-up of inpatients with dissociative identity disorder. American Journal of Psychiatry, 154(6), 832-839.
Herman, J. L. (1992). Trauma and Recovery. New York: Basic Books.
International Society for the Study of Trauma and Dissociation (2011): Guidelines for Treating Dissociative Identity Disorder in Adults, Third Revision, Journal of Trauma & Dissociation, 12(2), 115-187.
Kluft, R. P. (2009). A clinician's understanding of dissociation. In P. F. Dell & J. A. O’Neil (Eds.), Dissociation and the dissociative disorders: DSM-V and beyond (pp. 599-624). New York: Routledge.
Lewis-Fernández, R., Martínez-Taboas, A., & Şar, V., Patel, S., & Boatin, A. (2007). The crosscultural assessment of dissociation. In J. P. Wilson (Ed.), Cross-cultural assessment of post-traumatic stress disorder and trauma (pp. 279-317). New York: Springer.
Moskowitz, A., Read, J., Farrelly, S., Rudegeair, T., & Williams, O. (2009). Are psychotic symptoms traumatic in origin and dissociative in kind. In P. F. Dell, & O'Neil, John (Eds.), Dissociation and the dissociative disorders: DSM-V and beyond. (pp. 523-534). New York: Routledge.
Mueser, K. T., Goodman, L. B., Trumbetta, S. L., Rosenberg, S. D., Osher, F. C., Vidaver, R., ... & Foy, D. W. (1998). Trauma and posttraumatic stress disorder in severe mental illness. Journal of consulting and clinical psychology, 66(3), 493.
Ross, C. A. (2000). The trauma model: A solution to the problem of comorbidity in psychiatry. Richardson, TX: Manitou Communications.
Ross, C. A., Miller, S. D., Reagor, P., Bjornson, L., Fraser, G. A., & Anderson, G. (1990). Structured interview data on 102 cases of multiple personality disorder from four centers. The American journal of psychiatry, 147(5), 596.
Şar, V. (2011). Epidemiology of dissociative disorders: An overview. Epidemiology Research International, 2011, 1-8.
Steinberg M., & Schnall, M. (2000). The Stranger in the Mirror: Dissociation—The Hidden Epidemic. New York: HarperCollins.
The Childhood Adversity Narratives. (2015). Opportunities To Change The Outcomes Of Traumatized Children. Retrieved from http://static1.squarespace.com/static/552ec6c7e4b0b098cbafba75/t/56915f5...
van der Hart, O., Nijenhuis, E. R. S., & Steele, K. (2006). The haunted self: Structural dissociation and the treatment of chronic traumatization. New York, NY: W.W. Norton.